大腸とは
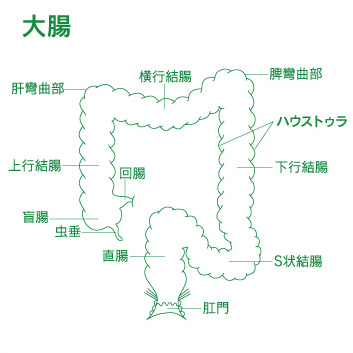
大腸は小腸に続く消化管で、長さは約1.3mです。下図のように虫垂(俗にモウチョウと呼ばれている)・盲腸・結腸・直腸・肛門管からなり、結腸はさらに上行・横行・下行・S状結腸に分類されています。
小腸と異なり、たんなる管の形ではなく、ハウストゥラと呼ばれる構造をもち、全体として、ボールを連ねたような形をしております。大腸の役割は水分を吸収し便を作ることです。また、大腸の中にはたくさんの種類(100種類位)の常在細菌が存在し、身体のために重要な役割をはたしています。
大腸の病気
代表的なものとしては、ポリープ、癌や炎症性腸疾患などがあります。
最近では、わが国の食生活の欧米化に伴って、ポリープや癌、さらには炎症性腸疾患(特に潰瘍性大腸炎やクローン病と呼ばれる難病)が増加し、問題となっております。
これらの大腸の病気をもっとも正確に診断できるのが、大腸内視鏡検査です。
大腸癌
はじめに、もっとも大切なことを申し上げましょう。
「大腸癌なんかで自分の人生を損なってはいけません。50才前後になったら、とくに症状がなくても、一度は大腸内視鏡検査を受けましょう。これでほとんど助かります」
一言に癌といっても、大腸癌は比較的おとなしい癌であり、早期発見すれば100%近く完全に治療できます。
また、進行癌となってしまった状態でも、50%は完全に治療できるのです。これは膵臓癌や食道癌、胃癌に比べて完全に治る可能性が、はるかに高いのです。
すでにご存じでしょうが、最近では大腸癌が急増してます。アメリカでは2番目に多い癌であり、一生のうちに20人に1人が大腸癌を経験するといわれております。
大腸癌をもっとも確実に、予防、あるいは発見できるのは、大腸内視鏡検査です。大腸内視鏡検査は、熟練した医師が行えば楽な検査であり、苦しくありません。
大腸癌検診には「便潜血検査」や「注腸X線検査」等も行われておりますが、「便潜血検査」で陽性(要精密検査)となるのは大腸癌の50%とポリープの10%です。つまり、大腸癌患者の2人に1人と、ポリープのある患者の10人に9人は異常なしと判定されてしまいます。
「注腸X線検査」とは、肛門から大腸にバリウムを注入してX線撮影をする検査です。この検査は大きな病変に対しては大腸内視鏡と同等の精度があります。しかし、小さな病変は見落とされることが多く、とくに扁平な病変は発見できません。また、便や泡がポリープのように見えてしまうことがあります。
さらには、注腸X線検査で病変が認められた時には、大腸内視鏡検査をする必要があり、結局はじめから、大腸内視鏡を受けていればよかったと言うことになってしまいます。
大腸癌の症状
大腸癌は症状が現れにくく、ほとんどの場合大きくなるまで症状がありません。症状が出たときにはすでにかなりの進行癌となっていることが多いのですが、それでも約50%は治療により完全に治ります。
症状の発現は、癌からの出血や、癌が大腸の内腔をふさぐこと、癌が周囲に連続的に拡がること(浸潤)、癌の転移によることなどにより起こります。
具体的な症状としては、下血(肛門からの出血や血便)、便通の変化(便秘や下痢や便柱の変形)、腹部の膨満感(おなかが張る)、腹部に腫瘤(シコリ)がある、腹痛、倦怠感などです。
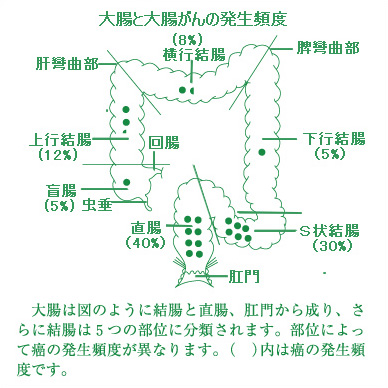
癌の発生した部位や大きさ、進行度によって症状が異なります。大腸癌の発生しやすい部位は下図のように、S状結腸と直腸です(70%)。肛門に近い大腸に癌の約2/3ができます。上行結腸と盲腸に17%、横行結腸8%、下行結腸5%です。
大腸内視鏡で治療できるのは早期癌のみで、それ以外の大腸癌の治療には癌付近のリンパ節を含めた腸管切除が必要です。人工肛門は、肛門近くの癌(肛門皮膚縁から4~5cm以内にある癌)の手術の場合には必要です。(文献 城俊明他:直腸癌に対する術式の選択 外科治療62巻3号 1990年)
実際の大腸がん
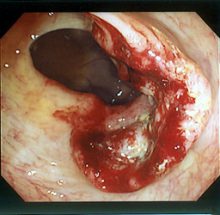 右図は実際の大腸癌です。 以上の他にも大腸癌に関連した病気がありますが、極めて珍しい、クロンカイト‐カナダ(Cronkhite-Canada)症候群と悪性黒色腫(malignant melanoma)を追記しておきます。
右図は実際の大腸癌です。 以上の他にも大腸癌に関連した病気がありますが、極めて珍しい、クロンカイト‐カナダ(Cronkhite-Canada)症候群と悪性黒色腫(malignant melanoma)を追記しておきます。クロンクハイト・カナダ症候群
 大腸に沢山のポリープが発生し、このポリープは癌になる(癌化)ことがあります。極めて稀な病気です。(大腸の他に食道・胃・十二指腸にもポリープが発生することがあります。また皮フや爪に変色・変形・脱毛を伴うことがあります。)
大腸に沢山のポリープが発生し、このポリープは癌になる(癌化)ことがあります。極めて稀な病気です。(大腸の他に食道・胃・十二指腸にもポリープが発生することがあります。また皮フや爪に変色・変形・脱毛を伴うことがあります。)
悪性黒色腫
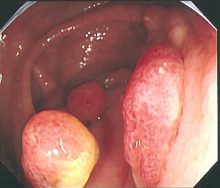
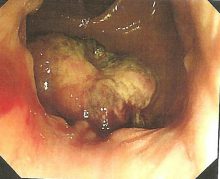 直腸に発生した悪性黒色腫です。極めて稀なものですが、極めて悪性です。
直腸に発生した悪性黒色腫です。極めて稀なものですが、極めて悪性です。
色素を作るメラニン産生細胞(melanocyte)から発生するので、黒色となりますが、灰色のこともあり、痔核と誤診され易い。
大腸の炎症性疾患
腸の炎症性疾患には原因不明の潰瘍性大腸炎やクローン病、感染症腸炎(細菌、ウイルス、真菌、アメーバ性等による)、薬剤性腸炎(抗生剤等による)、虚血性大腸炎(血流障害:腸へ流れ込む血液の不足)、直腸粘膜脱症候群等があります。
日本で「炎症性腸疾患」というと、上のすべての腸の炎症性疾患が含まれますが、米国では「炎症性腸疾患;Inflammatory Bowel Disease(IBD)」は、潰瘍性大腸炎とクローン病のみを指します。
大腸の炎症性疾患のMENU
潰瘍性大腸炎(Ulcerative Colitis)(U.C.)
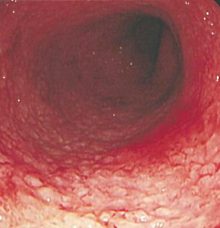 下痢と血便を症状とし、粘液と血液の混ざった粘血便となります。原因不明で、はじめ直腸に起こった炎症が、大腸全体に広がっていきます。発熱や貧血もみられることがあり、早期に適切な治療が必要です。日本では、毎年5,000人位のU.C.患者の増加があります。全大腸を冒すもので、
下痢と血便を症状とし、粘液と血液の混ざった粘血便となります。原因不明で、はじめ直腸に起こった炎症が、大腸全体に広がっていきます。発熱や貧血もみられることがあり、早期に適切な治療が必要です。日本では、毎年5,000人位のU.C.患者の増加があります。全大腸を冒すもので、
10年以上の経過をもつものでは、まれに癌を発生することがあります。
治療は内服薬や座剤で、軽症のうちに治療を受ければ症状が消えます。全大腸型では再発を繰り返しやすく、重症例では絶食、高カロリー輸液、手術(大腸切除術)等が必要となります。血球成分除去療法や注射治療も有効なことがあります。
厚生省の特定疾患に指定されています。
[潰瘍性大腸炎(カイヨウセイダイチョウエン)]
ビランがあり、血管が見えなくなっている(血管透見性の消失)。病変は孤立したものではなく、周囲と連続していることが特徴。
クローン病(Crohn’s Disease)
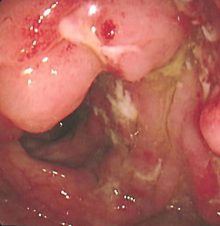 下痢、血便、腹痛を症状とする慢性の病気で約3/4に痔疾患を認めます。原因不明で潰瘍性大腸炎と似た症状ですが、クローン病による炎症病変は大腸のほかに小腸にも発生し、大腸に病変の限局した(大腸だけに病変が現れる)U.C.とは区別されます。
下痢、血便、腹痛を症状とする慢性の病気で約3/4に痔疾患を認めます。原因不明で潰瘍性大腸炎と似た症状ですが、クローン病による炎症病変は大腸のほかに小腸にも発生し、大腸に病変の限局した(大腸だけに病変が現れる)U.C.とは区別されます。
炎症の結果、腸が細くなったり(狭窄)、腸に穴が開いたり(穿孔)することがあり、この場合は手術が必要です。
治療は内服薬が基本ですが、最近では注射薬レニケードが特効薬として注目されています。重症になると絶食、高カロリー輸液、手術が必要です。
厚生省の特定疾患に指定されています。
[クローン病]
いくつかの潰瘍やビランが認められ、病変部と他の病変部との間に正常な部分がある。病変と病変がつながっていない(不連続)。
アメーバ赤痢腸炎
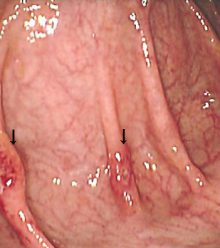 2ヶ所の赤い部分が病変。中央が少し凹んだビラン(タコイボビラン)である。個々のビランがつながっていないのが特徴。潰瘍性大腸炎(U.C.)と同じような症状で、内視鏡の所見もU.C.とよく似ており、U.C.と誤診されることがよくあります。
2ヶ所の赤い部分が病変。中央が少し凹んだビラン(タコイボビラン)である。個々のビランがつながっていないのが特徴。潰瘍性大腸炎(U.C.)と同じような症状で、内視鏡の所見もU.C.とよく似ており、U.C.と誤診されることがよくあります。
しかし、原因も治療法もまったく異なり、的確な診断が大切です。原因はアメーバ赤痢原虫(寄生虫)の感染です。内服薬にて治療します。アメーバが肝臓に移動(転移)し、肝膿瘍(肝臓にウミが溜まる状態)になることもあります。
腸結核
症状のないことが多く、大腸の検査で偶然に見つかることが多い。現在ではまれな病気ですが、肺結核が多かったころは腸結核も多く見られました。
治療は結核治療のための内服薬を1~2年服用します。
感染性大腸炎
細菌、ウイルスにより発生する腸炎です。原因となる細菌は赤痢(細菌性、アメーバ性)、サルモネラ、腸炎ビブリオ、病原大腸菌、カンピロバクター、クレブシュラなどです。特に問題となることが多いのは前述したアメーバー性腸炎です。
症状は下痢、腹痛、発熱、嘔吐、血便などで、便培養検査により原因菌を確認します。
治療は輸液、抗生剤の服用です。
ウイルスの場合はロタウイルスなどにより発生します。
抗生物質起因性腸炎
抗生物質の使用により、クロストリジウム・デフィサイルをはじめとする菌が異常増殖して発生する大腸炎で、偽膜性腸炎、出血性腸炎などがあります。
下痢、腹痛、発熱、血便があり、原因となる抗生剤をすぐに中止し、輸液や内服薬による治療が必要です。
虚血性大腸炎(キョケツセイダイチョウエン)
大腸に酸素や栄養を供給している結腸動脈の血流が悪くなって、大腸の血流不足(虚血)により起こる大腸炎です。
動脈硬化、高血圧、心臓病による血流障害や便秘・下痢などによる腸管内圧の上昇も原因となります。最近では、女性の避妊薬服用による虚血性大腸炎が注目されています。
症状は突然の腹痛(とくに腹部の左側~下腹部)、下痢、下血です。
通常は輸液と内服薬、安静による治療で症状が治まります。
直腸孤立性潰瘍症候群
排便時の過度の“いきみ”により直腸粘膜の脱出と虚血(血流不足)がおき、直腸粘膜の発赤や潰瘍が発生します。潰瘍は直腸の前壁~側壁に発生することが多く、一般に若年層に多く見られます。直腸粘膜脱症候群 (mucosal prolapse syndrome-MPS) と呼ばれることもあります。
内視鏡検査では直腸癌のように見えるのですが、癌ではありません。
症状は出血、粘液分泌、排便困難で、治療は排便習慣の改善(過度のいきみを控え、短時間(約5分以内)で排便を終了する)や、高繊維食の摂取、緩下剤の服用です。直腸に潰瘍があり、潰瘍辺縁が少し盛り上がってます。癌のように見えるのですが、癌ではありません。全く良性です。
大腸憩室炎
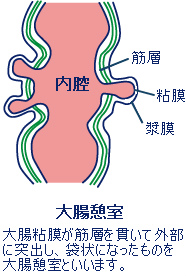 大腸憩室に起こる炎症を、大腸憩室炎といいます。
大腸憩室に起こる炎症を、大腸憩室炎といいます。
大腸の憩室とは、大腸粘膜が腸管壁の筋層を貫いて外部に突出し、袋状になったものです(下図)。
大腸憩室の大部分は後天的に発生するので、当然高齢者ほど頻度が高く、80才以上では75%に憩室があるといわれています。
憩室があっても、炎症等が起こらなければ症状はありません。
大腸憩室炎では腹痛、発熱や多量の出血が起こることがあり、体の右側の大腸の憩室炎は時に虫垂炎(俗にモウチョウ炎といわれている)と間違えられます。
治療は抗生剤、輸液、絶食等ですが、出血の強いものでは腸切除を行います。







